Laura Calabrese
Istituto di Dermatologia
Università Cattolica del Sacro Cuore, Fondazione Policlinico Universitario “A. Gemelli”, IRCCS, Roma
Caso clinico:
Giungeva alla nostra osservazione una donna di 20 anni, previo accesso presso il pronto soccorso per eruzione cutanea coinvolgente la quasi totalità della superficie corporea.
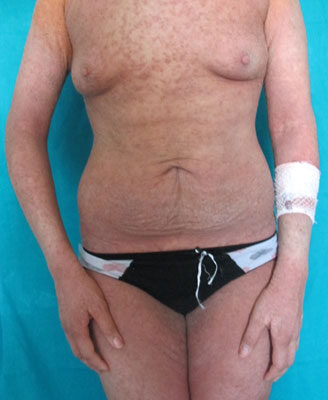
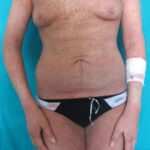
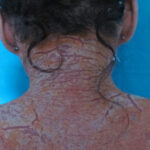
L’esame obiettivo dermatologico mostrava un quadro di eritrodermia (Fig1), con ampie placche eritematose, a tratti caratterizzate da una marcata ipercheratosi e sormontate da squame tenacemente adese. La cute, inoltre, appariva ispessita e lichenificata prevalentemente in corrispondenza delle grandi pieghe (Fig.2). La paziente riferiva intenso prurito notturno e diurno.
La paziente riferiva una storia di psoriasi volgare dall’età adolescenziale, prevalentemente localizzata nelle aree “tipiche” (gomiti, ginocchia) e tenuta sotto controllo con terapie topiche a base di calcipotriolo/betametasone.
Il nostro orientamento diagnostico propendeva inizialmente verso una forma di eritrodermia psoriasica; tuttavia, il prurito diffuso, la peculiare caratteristica delle squame e la loro localizzazione ci hanno indotto a considerare anche altre cause di eritrodermia, ed in particolare la scabbia crostosa (o norvegese).
E’ stato pertanto eseguito uno “scraping” cutaneo su multiple sedi; i campioni, posti su appostiti vetrini, sono stati esaminati microscopicamente previa applicazione di idrossido di potassio (KOH). Il riscontro di un elevato numero di acari e uova di Sarcoptes Scabiei ci ha consentito di porre diagnosi di scabbia crostosa.
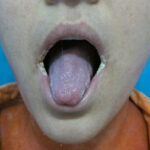
In aggiunta, l’esame obiettivo ha messo in evidenza alcune lesioni pseudomembranose biancastre all’interno della cavità orale e a livello della commissura labiale, fortemente suggestive di candidosi orale (Fig.3).
Sulla base del contemporaneo riscontro di due manifestazioni tipiche di uno stato di immunodepressione, è stato effettuato test sierologico per HIV (Human Immunodeficency Virus), risultato positivo.
La scabbia è stata quindi trattata con ivermectina orale ed applicazione topica di permetrina e cheratolitici (acido salicilico), con risoluzione del quadro clinico dopo circa 2 settimane.
Discussione:
La scabbia crostosa (anche detta scabbia norvegese), è una varietà di scabbia severa, altamente contagiosa, caratterizzata dalla presenza di un elevato numero di parassiti, che si manifesta prevalentemente in condizioni associate ad una compromissione dell’immunità cellulo-mediata, come la sindrome dell’immunodeficienza acquisita (AIDS), l’infezione da HTLV-1 human T cell lymphotropic virus type 1 (HTLV-1), linfomi o altri disordini linfoproliferativi.
Questa variante di scabbia può anche manifestarsi in pazienti anziani o in seguito a terapia steroidea protratta (topica o sistemica). Clinicamente si presenta con chiazze o placche scarsamente definite, eritematose, sovrastate da squame spesse e aderenti. Qualsiasi area del corpo può essere interessata, con particolare predilezione per cuoio capelluto, mani e piedi. Se non trattata, la patologia può diffondersi sino a coinvolgere l’intero tegumento. Le unghie sono spesso ispettite, discromiche e distrofiche. Il prurito è sovente minimo o assente, ma può talvolta essere molto intenso. Gli esami di laboratorio mostrano spesso ipereosinofilia e/o incremento delle IgE.
Il riscontro di un’eruzione cutanea suggestiva di scabbia crostosa, soprattutto in giovane età, deve sempre indurre a considerare cause sottostanti di immunodepressione; tra queste, l’infezione da HIV è una delle più frequenti.
Reference:
- Sánchez-Borges M, González-Aveledo L, Capriles-Hulett A, Caballero-Fonseca F. Scabies, Crusted (Norwegian) Scabies and the Diagnosis of Mite Sensitisation. Allergol Immunopathol (Madr). 2018;46(3):276-280.
- Elosua-González M, García-Zamora E. Crusted Scabies. N Engl J Med. 2017 Aug 3;377(5):476.
- Hardy M, Engelman D, Steer A. Scabies: A Clinical Update. Aust Fam Physician. 2017;46(5):264-268.