Emanuele Vagnozzi
Dipartimento di Scienze Cliniche Applicate e Biotecnologiche, Università degli Studi dell’Aquila ed UOSD Dermatologia Generale ed Oncologica DU, P.O. “San Salvatore”, L’Aquila
C.D. è un bambino di 2 anni senza pregressi anamnestici di rilievo che ha presentato febbre con temperatura corporea di 38°C, tosse e difficoltà nella deglutizione ed, in seconda giornata, un’eruzione cutanea localizzata a livello del volto. Sulla base delle manifestazioni cliniche, il pediatra di libera professione ha prescritto Cefixima al dosaggio di 8 mg/kg in un’unica somministrazione giornaliera. In quarta giornata, a causa del peggioramento del quadro clinico sistemico e cutaneo, i genitori si sono rivolti al Pronto Soccorso pediatrico dove si è deciso di ricoverare il piccolo paziente.
Al momento del ricovero, C.D. risultava febbrile con evidente compromissione dello stato generale. Il faringe era iperemico con notevole ipertrofia tonsillare (fenomeno del kissing delle tonsille) che causava le difficoltà della deglutizione. Alla palpazione delle principali stazioni linfonodali del capo e del collo si evidenziava una lieve linfadenite sottomandibolare.
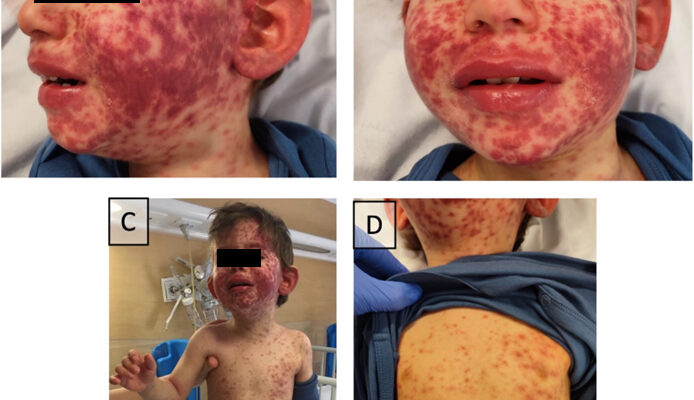
All’esame obiettivo dermatologico, era presente un esantema purpurico maculo-papulare insorto al volto e diffusosi poi su tutto l’ambito corporeo, compresa l’area del pannolino, con risparmio delle mucose (orale e genitale) e delle regioni palmo-plantari (Fig. 1). Le lesioni confluivano a formare chiazze di colore rosso intenso-violaceo, soprattutto a livello del volto, più sfumate invece su tronco e arti, che non scomparivano alla digitopressione e che risultavano intensamente pruriginose.
Gli esami ematochimici evidenziavano aumento degli indici flogistici (VES 29 mm/h, PCR 2.66 mg/dl), leucocitosi (14.00 x10^3/uL) e nello specifico linfomonocitosi (L 9,06 x10^3/uL, M 1,60 x10^3/uL). I parametri di funzionalità epatica e renale e l’ecografia addominale sono risultati nella norma. È stata effettuata la ricerca dei più comuni agenti patogeni virali e batterici che ha dimostrato la presenza di IgM VCA EBV > 160 U/ml con IgG VCA EBV assenti.
Sulla base dei dati clinico-laboratoristici è stata dunque posta diagnosi di eruzione cutanea indotta dalla terapia antibiotica in paziente con mononucleosi infettiva.
Il paziente è stato trattato con terapia corticosteroidea sistemica (Metilprednisolone 7 mg X 2 v/die per 6 giorni e poi a scalare), terapia antistaminica e paracetamolo/ibuprofene al bisogno.
C.D. è stato dimesso dopo 8 giorni di ricovero con terapia domiciliare corticosteroidea a scalare, terapia antistaminica e topica emolliente/idratante. Alla visita dermatologica di controllo eseguita dopo 14 giorni il paziente presentava remissione clinica completa dei sintomi sistemici e delle manifestazioni cutanee con presenza di soli esiti iperpigmentati.
La mononucleosi infettiva (MI) è una sindrome che riconosce come agente eziologico il virus di Epstein Barr ed è caratterizzata dalla classica triade febbre ad esordio improvviso, faringotonsillite e linfoadenopatia. In particolare, è tipico l’interessamento della stazione epitrocleare che risulta particolarmente suggestiva di MI. Altri sintomi riscontrabili in corso di MI sono astenia, splenomegalia, epatomegalia e mucosite. [1]
Le manifestazioni cutanee in corso di MI sono eterogenee ed interessano fino al 14% dei pazienti. La forma più frequente è quella maculo-papulare che, nella maggior parte dei casi, interessa il volto ed il dorso. Seppur meno frequenti, altre possibili forme sono quella papulo-vescicolare, bollosa, orticarioide, purpurica e scarlattiniforme. Indipendentemente dal tipo di rash, l’insorgenza è improvvisa nei primi giorni di malattia e la remissione risulta altrettanto rapida. [2]
Ben descritto in letteratura è il rash cutaneo in paziente con MI indotto dalla terapia antibiotica. Patel e coll [3]. hanno dimostrato che su 38 bambini, senza pregressa storia di allergia, tutti avevano sviluppato un rash in associazione all’assunzione di amminopenicilline (ampicillina). Nello stesso anno Pullen e coll [3]. hanno descritto la comparsa di rash cutaneo in 18 dei 19 bambini con MI trattati con ampicillina. Ancora, Brown e Kanwar [3] hanno riportato un’incidenza di rash cutaneo del 70% in pazienti trattati con antibiotici, anche in quelli trattati con altre penicilline o tetracicline (seppur in misura minore rispetto ai pazienti trattati con Ampicillina). Studi recenti hanno ridimensionato questi dati dimostrando come l’incidenza di rash cutaneo in pazienti affetti da MI e sottoposti ad antibioticoterapia si attesti intono al 24%. La terapia antibiotica deve quindi essere considerata una concausa o la causa di una parte delle eruzioni cutanee osservate in corso di MI.[3]
Secondo l’ipotesi patogenetica maggiormente accreditata, il rash non sarebbe causato da una persistente ipersensibilità al farmaco ma piuttosto da un’alterazione immunitaria virus-mediata. In corso di MI si evidenzia un’importante linfocitosi con marcata attivazione dei linfociti T CD8+ e conseguente produzione di INF gamma. Questo determina un’aumentata attività dei linfociti Th1, che contribuiscono a reazioni di ipersensibilità di tipo ritardato, ed una diminuita attività dei Th2 con ridotta produzione di IL-10. Normali livelli di IL-10 sono necessari per il mantenimento della tolleranza immunologica e per limitare le risposte nei confronti di determinati antigeni. [4]
Gli antibiotici principalmente implicati nell’insorgenza del rash nei pazienti affetti da MI sono le penicilline (amoxicillina, ampicillina, piperacillina e penicillina). Meno frequenti ma comunque descritti sono i rash indotti da cefalosporine ed, in minor misura, macrolidi ed altri antibiotici come la clindamicina.[5]
BIBLIOGRAFIA
- Dunmire SK, Hogquist KA, Balfour HH. Infectious Mononucleosis. Curr Top Microbiol Immunol. 2015;390(Pt 1):211-40. doi: 10.1007/978-3-319-22822-8_9.
- Ciccarese G, Trave I, Herzum A, Parodi A, Drago F. Dermatological manifestations of Epstein-Barr virus systemic infection: a case report and literature review. Int J Dermatol. 2020 Oct;59(10):1202-1209. doi: 10.1111/ijd.14887.
- Chovel-Sella A, Ben Tov A, Lahav E, Mor O, Rudich H, Paret G, Reif S. Incidence of rash after amoxicillin treatment in children with infectious mononucleosis. 2013 May;131(5):e1424-7. doi: 10.1542/peds.2012-1575.
- Thompson DF, Ramos CL. Antibiotic-Induced Rash in Patients With Infectious Mononucleosis. Ann Pharmacother. 2017 Feb;51(2):154-162. doi: 10.1177/1060028016669525.
- Dibek Misirlioglu E, Guvenir H, Ozkaya Parlakay A, Toyran M, Tezer H, Catak AI, Kocabas CN. Incidence of Antibiotic-Related Rash in Children with Epstein-Barr Virus Infection and Evaluation of the Frequency of Confirmed Antibiotic Hypersensitivity. Int Arch Allergy Immunol. 2018;176(1):33-38. doi: 10.1159/000481988..
Fig.1 – A,B,C,D. Eruzione cutanea generalizzata in corso di mononucleosi infettiva