Gerardo Palmisano, Gennaro Marco Falco
Istituto di Dermatologia, Università Cattolica del Sacro Cuore- Fondazione Policlinico Universitario A.
Gemelli IRCCS, Roma
Giungeva alla nostra attenzione nel maggio 2022 un uomo di 66 anni con diagnosi di celiachia dal 2018. Da tale epoca il paziente era in terapia completamente priva di glutine.
Riferiva la comparsa di eruzioni cutanee alla regione estensoria delle braccia diagnosticate come eczema e comparse circa 6 mesi prima della gastroscopia che aveva evidenziato la patologia intestinale.
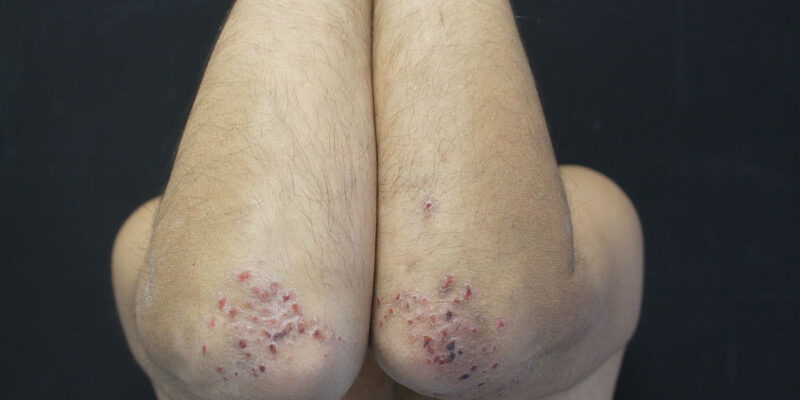
All’esame obiettivo dermatologico si riscontrava la presenza a livello di entrambi i gomiti lesioni papulo-vescicolose, doloranti e dolorabili, pruriginose. (Figura 1) Il paziente aveva precedentemente effettuato terapia con Dapsone 25 mg per circa 6 mesi, con beneficio limitato al periodo di assunzione e recidiva alla sospensione.
Nel sospetto di una dermatite erpetiforme di Duhring, patologia cutanea notoriamente associata alla celiachia, si effettuava un prelievo bioptico su cute lesionale per esame istologico ed uno su cute sana perilesionale per immunofluorescenza diretta (IFD).
L’esame istologico metteva in evidenza la presenza di un infiltrato granulocitario con aspetti di papillite neutrofila ed associati alcuni iniziali aspetti di scollamento dermoepidermico (Figura 2). L’IFD evidenziava un deposito granulare di IgA in corrispondenza dell’apice delle papille dermiche.
La dermatite erpetiforme è una rara dermatosi, associata all’enteropatia da glutine, caratterizzata da un’eruzione papulovescicolosa simmetrica, intensamente pruriginosa, localizzata in ordine di frequenza su gomiti, ginocchia, glutei e spalle, ma anche cuoio capelluto.
Le manifestazioni cutanee sono probabilmente conseguenti al deposito a livello delle papille dermiche di anticorpi anti-transglutaminasi tissutale (TG2), che sono diretti contro l’autoantigene della malattia celiaca e che cross-reagiscono con una molecola simile localizzata a livello delle papille dermiche, la transglutaminasi tissutale (TG3). (1) E’ verosimile comunque che meccanismi implicati nell’immunità cellulo-mediata siano ugualmente implicati nella genesi delle lesioni cutanee.
A causa dell’intenso prurito, il quadro clinico è spesso dominato da escoriazioni e lichenificazione, mentre la presenza di vescicole a disposizione erpetiforme si osserva solo raramente. Isolate lesioni purpuriche localizzate a livello delle dita di mani e piedi possono occasionalmente rappresentare l’unica manifestazione della malattia; tale quadro è più comune nei bambini. Il coinvolgimento del cavo orale, con vescicole ed erosioni, è raro. (2)
La diagnosi, oltre ad una clinica suggestiva, si basa sull’esecuzione di un prelievo bioptico lesionale per esame istologico e di una biopsia cutanea perilesionale per l’IFD. Quest’ultima fornisce il criterio diagnostico essenziale mettendo in evidenza su cute perilesionale la presenza di depositi granulari di IgA(IgA1), situati all’apice delle papille dermiche, spesso associati a depositi della frazione C3 del complemento.
I risultati istologici variano in base al tempo di insorgenza della lesione. Lesioni recenti mostrano un denso infiltrato dermico superficiale, costituito da granulociti neutrofili e da alcuni eosinofili, che formano tipici microascessi alla base delle papille, con iniziali segni di scollamento dermoepidermico. Vescicole subepidermiche alle punte papillari contenenti si possono osservare nelle lesioni più tardive. (3)
Gli esami immunosierologici (anticorpi IgA antitransglutaminasi tissutale (TG2) e IgA anti-endomisio) sono importati per confermare la diagnosi ma sono correlati con la presenza della patologia intestinale. Spesso viene proposto il concomitante dosaggio dei livelli sierici di IgA perché un’eventuale deficit compromette la validità dei test sierologici. (4) Deve essere altresì proposta l’esecuzione di un’endoscopia digestiva per la ricerca di un’eventuale malattia celiaca.
I due interventi terapeutici più importanti includono una dieta rigorosamente priva di glutine e la terapia con dapsone (5,6). Una dieta priva di glutine è efficace sia per la dermatite erpetiforme che per l’enteropatia sensibile al glutine spesso associata. Tuttavia, potrebbero essere necessari da diversi mesi ad alcuni anni per ottenere la remissione completa della DH con una dieta priva di glutine in monoterapia. Questo potrebbe spiegare il motivo della persistenza delle manifestazioni cutanee nel nostro paziente.
Il dapsone (50-100 mg/die come dose d’attacco) agisce molto rapidamente sulle lesioni cutanee, ma non è efficace nei confronti dell’enteropatia. La posologia viene successivamente diminuita fino al raggiungimento di una dose di mantenimento, variabile a seconda del paziente. In presenza di intolleranza al dapsone, la sulfapiridina e la salazopirina rappresentano un’alternativa terapeutica, ma sono controindicate in caso di allergia.
Bibliografia:
- Bonciani D, Verdelli A, Bonciolini V, et al. Dermatitis herpetiformis: from the genetics to the development of skin lesions. Clin Dev Immunol 2012; 2012:239691.
- Bolotin D, Petronic-Rosic V. Dermatitis herpetiformis. Part I. Epidemiology, pathogenesis, and clinical presentation. J Am Acad Dermatol 2011; 64:1017.
- Bolotin D, Petronic-Rosic V. Dermatitis herpetiformis. Part II. Diagnosis, management, and prognosis. J Am Acad Dermatol 2011; 64:1027.
- Borroni G, Biagi F, Ciocca O, et al. IgA anti-epidermal transglutaminase autoantibodies: a sensible and sensitive marker for diagnosis of dermatitis herpetiformis in adult patients. J Eur Acad Dermatol Venereol 2013; 27:836.
- Garioch JJ, Lewis HM, Sargent SA, et al. 25 years’ experience of a gluten-free diet in the treatment of dermatitis herpetiformis. Br J Dermatol 1994; 131:541.
- Garioch JJ, Lewis HM, Sargent SA, et al. 25 years’ experience of a gluten-free diet in the treatment of dermatitis herpetiformis. Br J Dermatol 1994; 131:541.