Laura Vollono
Unità Operativa di Dermatologia, Policlinico Universitario di Roma di Tor Vergata
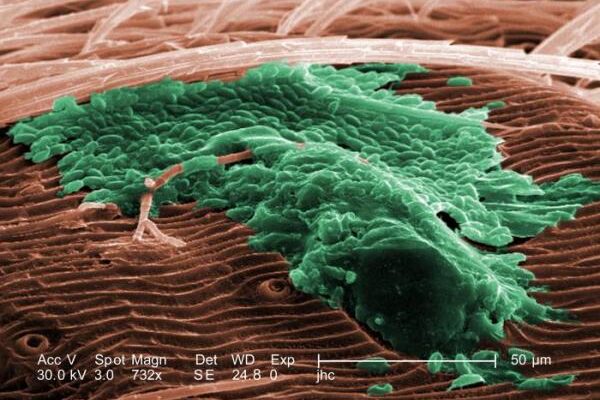
Il biofilm è un complesso di batteri assemblati in maniera interdipendente in una matrice extracellulare proteico-polisaccaridica prodotta dai microrganismi stessi. Esso offre a questi ultimi un ambiente ideale alla loro crescita e protezione nei confronti di condizioni ambientali sfavorevoli, attacchi da parte del sistema immunitario dell’ospite infettato ed antibiotici.1 Seppur associato ad un sempre crescente numero di infezioni, il biofilm è un’entità difficile da identificare con le routinarie tecniche colturali, a causa della sua natura polimicrobica e della tendenza dei batteri allo stato di biofilm a non crescere nel mezzo colturale: per questo motivo le metodiche molecolari rappresentano allo stato attuale l’unica possibilità per la sua identificazione2.
I batteri allo stato libero sono generalmente responsabili di infezioni acute, determinando un danno tissutale diretto. In contrasto il comportamento biologico del biofilm è più affine a quello parassitario, in quanto infetta l’ospite in maniera cronica e ne determina uno stato di smodata e mantenuta risposta infiammatoria, nutrendosi dei componenti dell’essudato prodotto.
Il medico che conosce i differenti modi con i quali i batteri possono determinare il processo infettivo possiede l’enorme vantaggio di poter adottare strategie terapeutiche più efficaci. D’altra parte le infezioni acute generalmente richiedono un singolo ciclo di terapia (“one and done”), le infezioni croniche necessitano di differenti trattamenti simultanei ed una regolare rivalutazione da parte del curante. I biofilm rappresentano una sfida per il clinico moderno a causa della loro natura persistente e della loro marcata resistenza alla terapia antibiotica, ed è buona norma che il dermatologo sia a conoscenza di quest’entità che viene correlata ad un sempre crescente numero di disordini cutanei. 3
Nelle ulcere croniche il biofilm può svilupparsi molto rapidamente (8 ore) ed è in grado determinare non solo resistenza alla terapia ma anche una compromissione dei processi di riparazione dei tessuti, ritardando i processi di riepitelizzazione. È stato evidenziato come i “mediums” composti da plasma e glucosio promuovino lo sviluppo di biofilm più spessi e densi, e che le ulcere croniche correlate al diabete siano quelle che presentano la carica biofilmica maggiore. Di particolare interesse sono i risultati dello studio di Knobloch et al. riguardo l’espressione di biofilm in presenza di ingredienti di origine alcolica4. Alcuni ceppi di Staphylococcus Epidermidis sembrerebbero infatti aumentare la produzione di biofilm in presenza di alcool, dato particolarmente interessante alla luce del fatto che numerosi disinfettanti ad uso cutaneo siano costituiti proprio da una base alcolica, probabilmente adducendo un vantaggio selettivo a quei ceppi sopravvissuti alle capacità battericida del disinfettante.
Recenti studi hanno dimostrato come nei pazienti affetti da acne volgare siano più frequentemente presenti biofilm prodotti da Propionebacterium acnes a livello del follicolo pilo-sebaceo rispetto a controlli sani: è stato ipotizzato che tali entità giochino un ruolo chiave nella patogenesi e contribuiscano in maniera decisiva alla resistenza al trattamento antibiotico ed al fallimento terapeutico. Parimenti la presenza di biofilm batterici è stata riscontrata sulla superficie delle lesioni nei pazienti affetti da idrosadenite suppurativa, specie in quelle fistolizzate e più resistenti al trattamento.
Meritevoli di attenzione sono anche i recenti studi che mettono in luce il ruolo dei biofilm nello sviluppo delle reazioni avverse da filler in medicina estetica: è stato descritto come la contaminazione da parte della flora batterica sulla cute circostante al sito di iniezione possa determinare importanti e talvolta deturpanti processi infettivi cronici, e viene ribadita l’importanza di strette condizioni di asepsi nello svolgere tali procedure.
L’eradicazione dei biofilm nell’ambito delle patologie dermatologiche rimane un problema di difficile risoluzione. Differenti trattamenti sono stati proposti, con variabili gradi di efficacia. Laddove i capisaldi rimangono gli antibiotici ad ampio spettro per via sistemica, sono presenti in letteratura lavori riguardo l’utilizzo di laser, irrigazioni con soluzione salina, debridement chirurgico, nitrato d’argento, 5-fluorouracile topico, tea tree oil al 5%5. Ulteriori studi sono necessari al fine di comprendere meglio i meccanismi alla base della formazione del biofilm ed investigare possibili strategie terapeutiche che siano efficaci nella real-life.
Bibliografia essenziale
- Davey, M. E. & O’toole, G. A. Microbial biofilms: from ecology to molecular genetics. Microbiol. Mol. Biol. Rev. 64, 847–67 (2000).
- Wolcott, R. & Dowd, S. The Role of Biofilms: Are We Hitting the Right Target? Plast. Reconstr. Surg. 127, 28S–35S (2011).
- Kravvas, G., Veitch, D. & Al-Niaimi, F. The increasing relevance of biofilms in common dermatological conditions. J. Dermatolog. Treat. 29, 202–207 (2018).
- Knobloch, J. K.-M., Horstkotte, M. A., Rohde, H., Kaulfers, P.-M. & Mack, D. Alcoholic ingredients in skin disinfectants increase biofilm expression of Staphylococcus epidermidis. J. Antimicrob. Chemother. 49, 683–7 (2002).
- Brady, A., Loughlin, R., Gilpin, D., Kearney, P. & Tunney, M. In vitro activity of tea-tree oil against clinical skin isolates of meticillin-resistant and -sensitive Staphylococcus aureus and coagulase-negative staphylococci growing planktonically and as biofilms. J. Med. Microbiol. 55, 1375–80 (2006).