Laura Quattrini. Alessio Costantini, Marta Grimaldi, Dario Francesco D’Urso
Istituto di Dermatologia, Università Cattolica del S.Cuore ,Policlinico “A.Gemelli”. IRCCS, Roma
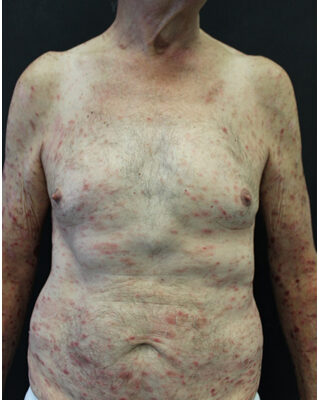
Uomo di 68 anni affetto da diabete mellito, broncopeumopatia cronica ostruttiva , insufficienza renale, cardiopatia ischemica con precedente infarto miocardico acuto nel 2003.Giunge all’osservazione nel settembre 2019 per la comparsa da circa due mesi di lesioni cutanee asintomatiche, diagnosticate come Pitiriasi Rosea di Gilbert e perciò non trattate.. Al momento della visita, all’esame obiettivo dermatologico, erano osservabili lesioni in placca e papule di colore rosso violaceo disseminate a tronco e arti, con risparmio del volto, gomiti e regioni palmo-plantari. Talune lesioni presentavano una superficie crostosa, che poteva essere rimossa con una leggera trazione. Le lesioni delle estremità inferiori avevano un aspetto più francamente purpurico (Figure 1-4). L’esame istologico di una lesione papulosa della superficie superiore postero-laterale della coscia destra e di una lesione purpurica dello stesso arto evidenziava reperti compatibili con Pityriasi Lichenoides et Varioliformis Acuta (PLEVA), rappresentati da paracheratosi, spongiosi, lieve acantosi, alterazione vacuolare dello stato basale, esocitosi di linfociti, eritrociti intraepidermici ed infilitrato linfomonocitario perivascolare del derma superficiale.
DISCUSSIONE:
La PLEVA (malattia di Mucha-Habermann) è una rara malattia infiammatoria cutanea che più frequentemente interessa giovani adulti e bambini. Si presenta solitamente come un’eruzione acuta di papule infiammatorie spesso ad evoluzione vescicolosa con successivo rapido sviluppo di croste necrotico-emorragiche. Tutte le superfici cutanee possono essere interessate, anche se il tronco, la parte prossimale degli arti e le zone flessorie sono i siti più comuni. Le mucose di solito non sono coinvolte. Le singole lesioni si risolvono in poche settimane, tuttavia spesso ne appaiono di nuove prima della risoluzione delle precedenti, determinando la simultanea presenza di lesioni in diversi stadi di sviluppo. Spesso dopo la risoluzione delle lesioni permangono ipo/iper-pigmentazione. Le lesioni possono essere asintomatiche, pruriginose o associate ad una sensazione di bruciore. Altri sintomi sistemici sono di solito assenti, talvolta i pazienti possono presentare febbre o artralgia. Riscontri comuni sono la leucocitosi e un aumento di VES e PCR. La patologia può andare incontro a guarigione nell’arco di settimane o avere decorso caratterizzato da remissioni e ricadute, con lesioni a minore impronta necrotica-emorrragica e aspetti desquamativi: in questi casi il quadro evolve in Pityriasis Lichenoide Chronica.
Pertanto la durata di una eruzione cutanea diagnosticata come PLEVA è altamente variabile; da poche settimane ad anni.La patogenesi è poco conosciuta. Attualmente due sono le teorie patogenetiche prevalenti:
– Discrasia delle cellule T: teoria supportata dall’identificazione di cloni di cellule T nei pazienti con PLEVA, dalla somiglianza della PLEVA con la papulosi linfomatoide e dal raro sviluppo di linfoma nei paziente tale patologia.
– Risposta immunitaria aberrante a infezioni virali, batteriche o protozoarie: ipotesi supportata dal fatto che spesso la patologia si presenta in concomitanza o a seguito di infezioni (causate ad esempio da Toxoplasma, HHV8, EBV, HIV, VZV.)
La diagnosi è data dal riconoscimento delle lesioni cutanee e confermato dall’esame istologico. I reperti istologici non sono specifici e necessitano sempre di una correlazione clinica. Diverse patologie infiammatorie e infezioni condividono caratteristiche cliniche con la PLEVA. Rientrano nella diagnosi differenziale, la papulosi linfomatoide, la varicella, l’herpes simplex disseminato, morsi di artropodi, sindrome di Gianotti-Crosti, istiocitosi a cellule di Langerhans.
Data la benignità e la natura autolimitante della patologia un follow-up senza trattamento farmacologico può essere un opzione per il trattamento di bambini e/o adulti con forme limitate.. Nei casi estesi, persistenti o sintomatici la terapia antibiotica (tetracicline o eritromicina) o la fototerapia sono considerate prima linea di trattamento. Il dapsone, la acitretina e la ciclosporina possono essere utilizzati nei casi refrattari . Corticosteroidi sistemici sono raramente necessari nei casi associati a sintomi sistemici come febbre e artrite quando sono state escluse infezioni concomitanti..
REFERENCES
- Ediale C, Felix K, Anderson K, Ahn C, McMichael AJ. An Atypical Presentation of PLEVA: Case Report and Review of the Literature. J Drugs Dermatol. 2019 Jul 1;18(7):690-691.
- Fernandes NF, Rozdeba PJ, Schwartz RA, Kihiczak G, Lambert WC. Pityriasis lichenoides et varioliformis acuta: a disease spectrum. Int J Dermatol. 2010 Mar;49(3):257-61.
- Bowers S, Warshaw EM. Pityriasis lichenoides and its subtypes. J Am Acad Dermatol. 2006 Oct;55(4):557-72