Francesco Brunetti
Istituto di Dermatologia, Università Cattolica del Sacro Cuore – Fondazione Policlinico Universitario A. Gemelli IRCCS, Roma, Italia
Caso clinico
Riportiamo il caso di una ragazza di 26 anni che giungeva alla nostra osservazione per la presenza di multiple lesioni nodulari, che la paziente riferiva essere comparse nel corso dell’ultimo mese a livello delle mani e in corrispondenza delle ginocchia, lamentava inoltre dolore articolare a livello delle articolazioni sacroiliache.
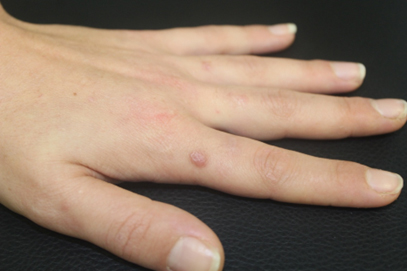
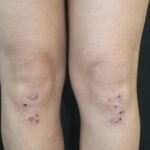
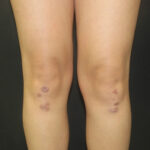
All’esame obiettivo cutaneo si osservava la presenza di multiple lesioni papulari e nodulari a margini netti, di colorito violaceo-rosa, talune ricoperta da una crosta nerastra, di varia dimensione (da 3 mm fino ad un massimo di circa 15 mm) e di consistenza morbida, distribuite simmetricamente a livello delle ginocchia (figura 1) e del dorso delle mani (in particolare in corrispondenza delle articolazioni metacarpo-falangee – figura 2).
In considerazione della presentazione clinica veniva posto il sospetto di eritema elevatum diutinum.
Pertanto, la paziente veniva sottoposta a biopsia incisionale di una lesione della mano e una del ginocchio, che mostrava un quadro di vasculite leucocitoclasica con eosinofili e necrosi fibrinoide, stravasi emorragici ed infiltrato granulocitario interstiziale con presenza di coaguli fibrinici intravascolari, confermando quindi il sospetto clinico.
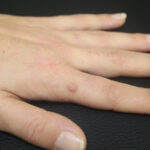
La paziente ha quindi intrapreso una terapia sistemica con dapsone 50 mg/die con iniziale risoluzione delle lesioni (figura 3).
In considerazione dell’artralgia riferita dalla paziente, veniva consigliata una valutazione reumatologica che confermava un quadro di sacroileite bilaterale.
La paziente è tutt’ora in follow-up clinico.
Discussione
L’eritema elevatum diutinum (EED) è una forma rara di vasculite leucocitoclasica cronica, si presenta con papule, placche o noduli che si localizzano simmetricamente a livello delle superfici estensorie in particolare in corrispondenza delle articolazioni. (1)
Il meccanismo patogenetico alla base dell’EED non è completamente chiaro ma sembra essere dovuto alla formazione immunocomplessi antigene-anticorpo e al loro deposito a livello della parete dei piccoli vasi. Si ha quindi l’attivazione del complemento con chemiotassi dei neutrofili e il rilascio di enzimi litici, configurando un quadro di leucocitoclasia. L’EED è quindi inquadrabile come una vasculite dei piccoli vasi. (2)
Clinicamente l’EED si presenta con papule, placche o noduli di colorito violaceo, rosso-brunastro o roseo, di consistenza inizialmente soffice e di forma tonda od ovale. Con il progredire della malattia le lesioni diventano progressivamente più scure e possono essere sormontate da croste. Generalmente le lesioni sono asintomatiche, ma possono associarsi a prurito, bruciore o dolore locale. (1)
Queste lesioni hanno generalmente una distribuzione simmetrica e si localizzano in corrispondenza delle articolazioni delle mani e sulle superfici estensorie, in particolare a livello dei gomiti, delle ginocchia e del tendine d’Achille. Sedi più rare di manifestazione sono il volto, le orecchie e i genitali, mentre il tronco e le mucose sono risparmiate. (3)
Il decorso clinico è indolente e l’EED può andare incontro a risoluzione spontanea nell’arco di 5-10 anni o cronicizzare, con persistenza di lesioni dure e fisse sul piano cutaneo. Non sono stati descritti casi di evoluzione in forme di vasculiti sistemiche. Questa malattia può associarsi a connettiviti autoimmuni (artrite reumatoide, spondilite anchilosante, lupus eritematoso sistemico), infezioni (streptococciche, HBV, HIV), coliti autoimmuni e malattie linfoproliferative. (4)
La diagnosi è inizialmente clinica, supportata dall’esame istologico di una biopsia cutanea incisionale profonda che includa il derma a tutto spessore.
La prima linea terapeutica è rappresentata dal dapsone, a cui si può associare una terapia topica con steroidi ad alta potenza. Alternative terapeutiche citate in letteratura includono: sulfasalazina, tetracicline e immunosoppressori come micofenolato di mofetile. (2)
Referenze
- Yiannias JA, el-Azhary RA, Gibson LE. Erythema elevatum diutinum: a clinical and histopathologic study of 13 patients. J Am Acad Dermatol. 1992;26(1):38-44. doi:10.1016/0190-9622(92)70003-x
- Momen SE, Jorizzo J, Al-Niaimi F. Erythema elevatum diutinum: a review of presentation and treatment. J Eur Acad Dermatol Venereol. 2014;28(12):1594-1602. doi:10.1111/jdv.12566
- Doktor V, Hadi A, Hadi A, Phelps R, Goodheart H. Erythema elevatum diutinum: a case report and review of literature. Int J Dermatol. 2019;58(4):408-415. doi:10.1111/ijd.14169
- Cardis MA, Sowash MG, Mosojane KI, Kovarik C, Williams V. HIV-associated erythema elevatum diutinum: a case report and review of a clinically distinct variant. Dermatol Online J. 2018;24(5):13030/qt38c4c9g3. Published 2018 May 15.