Benedetta Ambrosio, Luisa Boeti
Istituto di Dermatologia, Università Cattolica del Sacro Cuore – Fondazione Policlinico Universitario A. Gemelli IRCCS, Roma
Caso clinico
Giungeva alla nostra attenzione un uomo di 42 anni, fumatore, per comparsa da circa tre anni di lesioni pruriginose a livello degli arti inferiori. Riferiva precedente diagnosi clinica di psoriasi.
In anamnesi riportava storia di linfoma di Hodking in stadio IVB, trattato con 6 cicli di chemioterapia ed autotrapianto, e diagnosi di cirrosi epatica potus-relata.
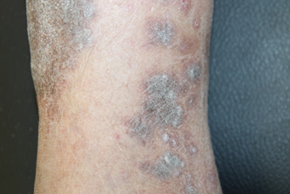
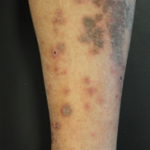
Clinicamente si osservavano placche cheratosiche di colorito grigio ardesia che il paziente riferiva essere intensamente pruriginose, localizzate a livello degli arti inferiori bilateralmente (figura 1,2).
Nel sospetto di lichen verrucoso, si effettuava un prelievo bioptico di una delle lesioni. Le sezioni in esame mostravano modesta iperplasia epidermica con paracheratosi, infiltrato linfocitario a banda nel derma superficiale anche follicolare e vacuolopatia basale focale. Pertanto, il quadro morfologico risultava compatibile con la diagnosi clinica di lichen verrucoso.
Si decideva, dunque, di intraprendere terapia sistemica con metilprednisolone 0.5mg/kg e topica con clobetasolo propionato 0.1% con medicazione occlusiva. La terapia sistemica è stata effettuate per tre settiamne , riducendo gradualmente il dosaggio dello steroide, mentre la terapia locale è stata proseguita per successive tre settimane . Il risultato è stato soddisfacente con progressiva riduzione dello spessore lelle lesioni e residua iperpigmentazione .Il paziente è attualmente in follow up.
Discussione
Il lichen planus verrucoso o ipertrofico (HLP) è una variante del lichen planus (LP), condizione infiammatoria autoimmune idiopatica che può colpire la cute, le unghie, i capelli e le mucose orali e anogenitali. (1)
È una malattia tipicamente dell’adulto, con maggiore prevalenza nei soggetti di sesso femminile. L’incidenza di LP, inoltre, sembra essere più alta nei soggetti con epatopatie croniche, in particolare con infezione da epatite B o C.
Sebbene l’eziopatogenesi non sia stata ancora completamente chiarita, si ritiene che alla base del processo infiammatorio vi sia un’interazione tra il sistema immunitario dell’ospite e fattori favorenti come infezioni virali e farmaci, tale da generare una reazione autoimmune mediata da linfociti T CD8 citotossici diretti contro i cheratinociti basali. (1)
Clinicamente riconosciamo tre sottotipi principali di LP: LP cutaneo (CLP), LP della mucosa (MLP) e LP del cuoio capelluto (lichen planopilaris, LPP). Questi sottotipi possono manifestarsi singolarmente o, in alcuni casi, contemporaneamente. (2)
Le localizzazioni tipiche del lichen planus cutaneo sono: la superficie volare di polsi e avambracci, gli arti inferiori e la regione lombare, ma può essere interessato l’intero ambito cutaneo ad eccezione del volto. (3)
La lesione elementare di tale patologia è una papula, poligonale, piana, purpurea, pruriginosa, del diametro di circa 1-3 mm, percorsa da sottili strie grigiastre, note come strie di Wickham. (3)
La variante verrucosa del lichen planus è invece caratterizzata da papule ovalari di colorazione rosea o rosso scuro, a superficie alveolare a nido d’ape, tipicamente localizzate alla superficie anteriore delle gambe. (3)Il prurito è uno dei segni cardinali della malattia e spesso, in seguito a grattamento, possono comparire nuove lesioni (fenomeno di Koebner) a disposizione lineare.
La diagnosi clinica di lichen planus deve essere sempre confermata dall’istopatologia. Il prelievo deve essere effettuato su una lesione di nuova insorgenza e possibilmente non trattata. La caratteristica istologica distintiva del lichen è la dermatite dell’interfaccia, caratterizzata da una banda di infiltrato linfoistiocitario nel derma superficiale che oscura la giunzione dermoepidermica. Nel lichen planus verrucoso sono talvolta presenti anche eosinofili. Tipicamente, l’epidermide è sede di iperortocheratosi, ipergranulosi -come correlato delle strie di Wickham- e, nello strato basale, cheratinociti apoptotici (corpi Civatte) . Le cellule apoptotiche pronunciate possono portare a piccole fessure subepidermiche (spazio di Caspary-Joseph). (2)
L’immunofluorescenza diretta (DIF) non è altamente specifica, ma può aiutare nella diagnosi differenziale con il lupus eritematoso e le malattie autoimmuni bollose come il pemfigo volgare o il pemfigoide delle mucose nella forma erosiva di lichen planus. (2)
La terapia del lichen planus cutaneo si basa sull’utilizzo di steroidi topici, che può essere eventualmente accompagnata da fototerapia UVB a banda larga o a banda stretta, o da fototerapia PUVA. Nei casi più gravi, il trattamento può essere integrato con prednisone per os o con retinoidi.
Il lichen planus cutaneo è nella maggior parte dei casi autolimitante con tendenza alla remissione spontanea dopo 1-2 anni. Le forme ipertrofiche possono essere più difficili da trattare e, talvolta, l’applicazione di steroidi topici con medicazione occlusiva o iniezione intralesionale di steroidi può favorirne la guarigione.
Spesso è necessario un trattamento concomitante dei sintomi, in particolare del prurito, attraverso l’utilizzo di antistaminici per via sistemica eventualmente associati a trattamenti topici, come il polidocanolo o gli unguenti contenenti mentolo (2)
Rispetto alle altre forme di lichen cutaneo, il lichen planus verrucoso presenta una maggiore tendenza alla cronicizzazione, con possibile trasformazione neoplastica delle lesioni non responsive al trattamento. (1)
- Whittington CP, Saleh JS, Bresler SC, Patel RM. Hypertrophic Lichen Planus: An Up-to-Date Review and Differential Diagnosis. Arch Pathol Lab Med. 2023 Jun 19. doi: 10.5858/arpa.2022-0515-RA. Epub ahead of print. PMID: 37327190.
- Solimani F, Forchhammer S, Schloegl A, Ghoreschi K, Meier K. Lichen planus – a clinical guide. J Dtsch Dermatol Ges. 2021 Jun;19(6):864-882. doi: 10.1111/ddg.14565. Epub 2021 Jun 7. PMID: 34096678.
- Dermatologia e malattie sessualmente trasmesse. (pag 503-507) J. H. Saurat, C. Lenormand, Dan Lipsker